נמק של ראש הירך (AVN) מתרחש כתוצאה מירידה באספקת הדם לראש הירך. הקליניקה, צורת האבחון ודרכי הטיפול משתנים כתלות במשך המחלה וחומרת הפגיעה.
שכיחות וגורמי סיכון
לרוב, נמק של ראש הירך (AVN) מתרחש בשנות ה-30 עד 50 מגורם שאינו ידוע ושכיח יותר בגברים. עם זאת, AVN מתרחש בשכיחות גבוהה יותר אצל אלכוהוליסטים בהווה או בעבר, בעקבות שימוש בסטרואידים, באנשים עם מחלות הקשורות בקרישיות הדם ומחלות אוטואימוניות. כמו כן, מצבי טראומה כגון שברים בצוואר הירך המטופלים בקיבוע ניתוחי או פריקה של ראש הירך עלולים להסתיים בנמק של ראש הירך בכ-30% מהמקרים. AVN שנגרם כתוצאה מגורם סיכון כזה או אחר יכול לפגוע בשני הירכיים ב 80% מהמקרים ולכן חשוב לבצע בדיקה של שני מפרקי הירך ולא רק הכאוב.
תלונות המטופל
המטופל יתלונן לרוב על כאבים באזור המפשעה שהולכים וגוברים בהדרגה. כתלות בחומרת הנמק, הכאב עשוי להגביל בחיי היומיום ולגרום לבעיה בתפקוד היומיומי. בשונה מכאבים על רקע אוסטאורתריטיס, הכאבים שכיחים גם במנוחה בלילה כבר בתחילת המחלה והם אינם רק מכאניים בטבעם. ייתכנו גם תלונות של צליעה וחוסר יציבות.
בדיקה פיזיקלית
בשלבים הראשונים של המחלה הבדיקה עשויה להיות תקינה ברובה. עם התקדמות המחלה ניתן להתרשם מצליעה קוקסלגית (שם של צליעה שמקורה בכאבים ממפרק הירך). ייתכן הבדל באורך הרגליים עם קיצור ברגל הכאובה. טווח התנועות לרוב מוגבל ומכאיב, בעיקר בעת רוטציה פנימית.
אבחנה
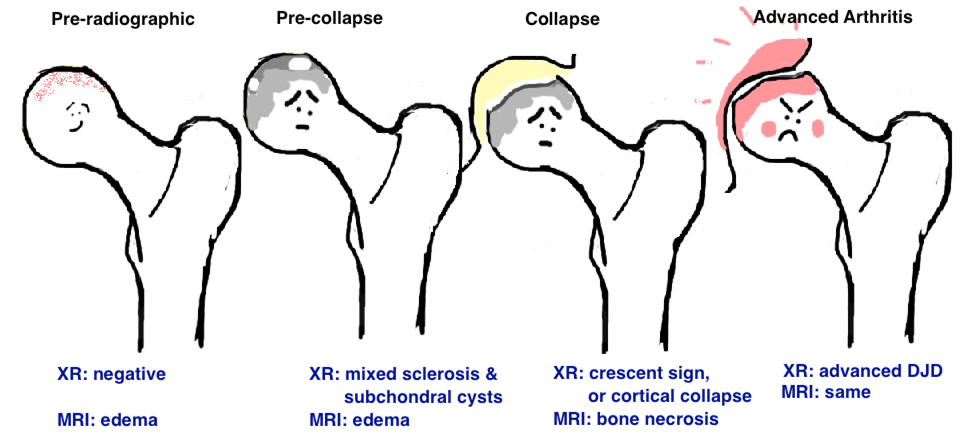
אבחנה סופית מתבצעת באמצעות דימות אשר תומך את הקליניקה. בשלבים מוקדמים צילומי הרנטגן עשויים להיות נורמליים לחלוטין והדרך היחידה להדגים את המחלה היא באמצעות MRI אשר יהיה חיובי ב 99% מהמקרים. ברצף T-1 נראה אזור כהה בראש בצורת סהרון ואילו ברצף T-2 יהיה סיגנל גבוהה (בצקת עצם). בשלבים מתקדמים יותר של המחלה צילומי רנטגן של האגן והירך ידגימו את השינויים הבאים ע"פ קלסיפיקציה של שטיינברג (חשוב שוב לציין שיש לבצע דימות גם לרגל הלא כאובה כשיש חשד ל AVN ברגל אחת):
| דרגה | ממצאים בצילום רנטגן |
| 0 | נורמלי (MRI נורמלי) |
| I | נורמלי (MRI פתולוגי) |
| II | שינויים ציסטים אם סקלרוסיס |
| III | סימן קרסנט (קריסה סאבכונדרלית) |
| IV | השטחה של ראש הפמור |
| V | הצרות המרווח המפרקי |
| VI | שינויים שחיקתיים מתקדמים |
פרוגנוזה (צפי ההתקדמות)
גודל הנמק ומיקומו הם המשתנים העיקריים המכתיבים את הסיכון להתקדמות המחלה משלבים ראשוניים למתקדמים. ישנם מספר דרכים למדוד את גודל הנגע:
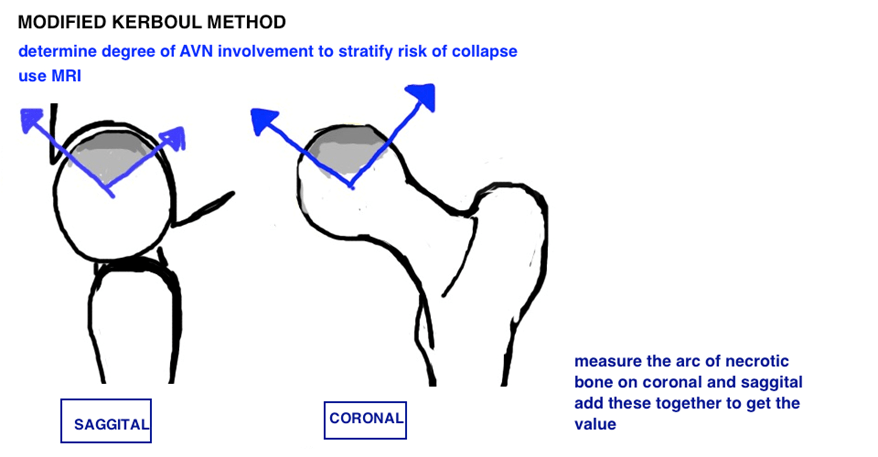
1. שיטה על שם קרבול – חיבור זווית הנמק כפי שנמדדת בMRI בשני חתכים (קורונלית וסגיטלית). אנשים עם זווית קטנה מ-190 נחשבים בסיכון נמוך, 190-240 נחשבים סיכון בינוני (50%) ומעל 240 מעלות בקבוצת סיכון גבוהה לקריסה של הראש (כ 100%).
2. אחוז משטח הראש – כפי שנמדד בחתך Cross Sectional. אם אחוז הנמק קטן מ 30% הסיכון לקריסה הוא 5%, אם אחוז הנמק 30-50% הסיכון לקריסה עולה ל 46% ואם גודל הנמק מעל 50% הסיכון לקריסה הוא כ 83%.
טיפול שמרני
הטיפול השמרני שמור לאנשים בשלבים הראשוניים של המחלה (דרגות 0-II) או כאשר אזור הנמק קטן ולא צפוי לקרוס. הטיפול ברובו תמיכתי וכולל פיזיוטרפיה והימנעות מפעילות גופנית מאומצת. ישנם מחקרים שהראו יעילות במתן תרופות ממשפחת הביספוספונטים (alendronate בפרט) במניעת קריסה של הראש המובילה להשטחתו.
טיפול ניתוחי
הטיפול הניתוחי מתחלק באופן גס לשניים – משמר מפרק לעומת מחליף מפרק. סוג הטיפול מוכתב בעיקר על ידי גודל האזור הנמקי ושלב המחלה.
ישנם מספר ניתוחים משמרי מפרק וביניהם קידוח או הטריה של הנמק בכדי להקל בכאבים, הסטה של הנגע מאזור נושא משקל לאזור שאינו נושא משקל וכן השתלה של עצם ממקום אחר בגוף (לרוב פיבולה). ניתוחים אלו שמורים לרוב למקרים שבהם לא התרחשה קריסה של ראש הפמור והוא עדיין עגול ובעל סחוס שמור.
במקרים בהם התרחשה כבר קריסה של הראש או התפתחו כבר שינויים שחיקתיים – הטיפול המקובל הוא החלפה מלאה של מפרק הירך. ישנם מרכזים אשר יציעו ניתוח זה גם טרם קריסת הראש אם הנגע גדול וגורם לכאבים חזקים בגילאים מעל 40.
